
来年度よりオシャレ用の度無しカラーコンタクトレンズも、通常の医療用コンタクトレンズと同様に、薬事法上の高度管理医療機器に指定され販売規制される予定です。2009年4月にも施行されるとのことです。今までは度無しカラーコンタクトレンズは、「度」が入っていないために医療機器には該当せず雑貨あつかいされていたのです。
そのため販売規制はなく、日用雑貨店で普通に販売されていました。
度無しカラーコンタクトレンズは、着色色素が溶け出すなど材質にも問題があり、また使用者が危険性を自覚していないため長時間装用したり、レンズのケアを怠っていたりしていたため、目に対するトラブルが多く発生していました。
当医院にも、度無しカラーコンタクトレンズによる重篤な眼障害で受診される方が多数おられます。
今回の販売規制は、使用者の安全を守るための適切な決定だと、私たち眼科医は考えています。さらにワンデータイプ以外の医療用のカラーコンタクトレンズも今年いっぱいで販売終了になります。2009年からはカラーコンタクトレンズはワンデータイプ以外は販売されなくなるのです。
当院ではレーシックは行っておりませんが、最近、診察中によく患者さまからレーシックのことで相談されることがあります。レーシックは言うまでもなく近視矯正の手術です。
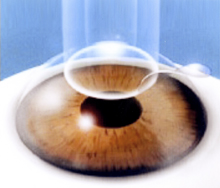
まずはレーシックの手術方法ですが、簡単に説明すると以下の通りです。
角膜にフラップと呼ばれる薄いフタを作成して開き、エキシマレーザーを照射して実質のみを切除した後にフラップを元の位置に戻します。
要するに、角膜を薄くすることで光の屈折を変えて網膜に焦点を結ぶようにします。(近視とは光が網膜より前で焦点を結んだ状態です。)
マスコミではレーシックの良いところばかりが取り上げられていますが、レーシックを受けられた方の中には十分に満足されていない方もおられます。
そこで、普段、あまり取り上げられることのないレーシック術後の問題点を触れてみたいと思います。
①夜間視力の低下とグレア、ハロー
瞳孔径と照射される面積によって、夜間視力の低下やグレア、ハローという、にじみやまぶしさがおこることがあります。
ただし、最近はウェーブフロントという概念の治療が始まり改善はされてきています。しかし通常のレーザー照射量より増加するため、角膜が十分に厚くないとウェーブフロントレーシックを受けることができません。
②ドライアイ
レーシックは、フラップを作るときに三又神経を一部を切断してしまいますので、ドライアイがひどくなる場合があります。
③眼球の衝撃に対する脆弱化(弱くなること)
レーシック後は角膜がうすくなりますので、ボクシングなどの格闘技やラグビーなどを行っている方には不向きです。
この場合は、角膜の脆弱性およびフラップのずれなどの危険性を考えてエピレーシックを選択する方がいいと思われます。
④老眼になった時の近見視力の問題
40歳以上の方で軽い近視があり手元が楽に見えていたのものが、レーシックを受けて、急に手元に焦点が合いにくくなることもあります。
⑤将来の白内障手術の問題
レーシック後の目は、白内障手術で入れる眼内レンズの度数計算が難しくなります。
術後に角膜曲率半径が変形してしまうためで、術後のデータを使って眼レンズの度数を計算すると誤差が大きくなります。
対策としては、術前の角膜のデータを保存しておき、白内障手術を受ける際はそれを示せるようにしておきましょう。
⑥治療費の問題
健康保険の適応ではありませんので、以前より安くなってきたとはいえ施設によって違いはありますが片眼で20万前後します。
⑦合併症の問題
まれにフラップのしわや異物、フラップ下炎症などを起こす場合があります(1%前後)。視力に影響しない場合はそのまま様子を見ますが、視力に影響する場合は、しわを伸ばす処置を行ったり、異物を除いたり、洗浄したりします。重度の合併症は非常にまれですが、フラップ作成時にケラトームによるトラブルで不完全フラップを作成することがあります。この場合は、3ヶ月以上経過してから再手術を受けることになります。
近視矯正手術は、以前に比べて安全性は格段に高まっていますし、レーシックで使うエキシマレーザーに対する長期的な安全性も実証されているようです。
ただ、どんな手術でもそうですが100%安全かつ合併症のない手術は存在しません。失明するような合併症はおこりませんが、手術前の矯正視力は良好ですので、手術後さらに良好な視力がでなければ満足度は下がることになります。
患者さま自身が、手術前の説明会などでレーシックの安全性および合併症の予防法、対処法を聞き十分に理解および納得された上で、熟練したレーシック専門医による手術を受けていただくのが大切だと思います。

近視は治るのですか?
日々の診察中によく聞かれる質問です。
正直、難しい質問なのですが、以下が私なりの回答です。
近視の進行には、遺伝や環境など、多数の因子が絡み合っています。
ごく初期の近視になりかけの調節けいれん(仮性近視)の時期なら、生活環境を改善したり、WOCなどのトレーニング、ミドリンM点眼薬などの調節改善薬をすることで治ることがあります。しかし近視も固まってしまうと元には戻りません。
近視が固まるとは医学的には、眼軸長(目の長さ)が長くなったり、角膜曲率(黒目のカーブ)が強くなってしまうことを言います。子供さんが近視になって落ち込む親御さんが多いですが、近視は、言うまでもなく目の病気ではありません。
眼鏡やコンタクトレンズで視力が出るのなら、全く問題はないと考えています。本当に目に病気があって視力が落ちている場合は、いくら眼鏡やコンタクトレンズをつけても矯正視力は出ません。近視とは「悪い目」ではなく「近くにピントの合う目」のことだと考えてください。
遠くが見えにくい場合は、まずは、眼鏡やコンタクトレンズで矯正することをお勧めします。
中学生以下の場合は、目の健康を考えて眼鏡が第一選択となります。コンタクトレンズは高校生以上になってから考えて下さい。
近視は治るのですか?
それでも眼鏡やコンタクトレンズが嫌な場合は、現在、エキシマレーザーによる近視矯正手術(PRK,LASIK,Epi-LASIK)などの方法で近視を治すことが可能です。しかし近視矯正手術は20歳以上かつ視力が安定していることが条件となります。近視が進行する可能性のある20歳未満の成人前の方は適応外となります。近視矯正手術は、昔に比べて、かなり安全にはなってきていますが、まだ少し問題点も残っています。次回は、そのことについてお話したいと思います。
※当院では、近視矯正手術は行っておりません。
近視矯正手術は、大学病院もしくは近視矯正手術専門の病院のみで行われています。近視矯正手術には高度な設備とスペースが必要ですので、一般の眼科診療所では、まず行っておりませんのでお間違えのないようにお願いします。

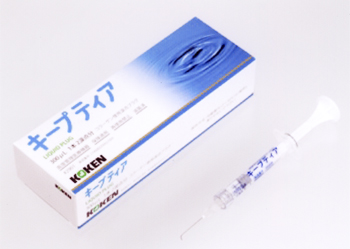
2008年4月より、新しいドライアイ治療法が健康保険適応になりました。
液状コラーゲン涙道プラグ「キープティア」です。
新しく開発されたキープティアは、従来の涙点プラグと異なり、涙の出口である涙点より涙小管内にアテロコラーゲンという水溶性の液を注入します。
このアテロコラーゲンは体温近くになるとゼリー状に固まり、涙小管内を閉塞することにより、眼内の涙の量を増やしドライアイの症状を改善します。
効果の持続時間は約2~3ヶ月です。(2~3ヶ月経つと、アテロコラーゲンが徐々に分解されて自然に鼻腔に排出されます。)
実際の治療方法はこんな感じです。
処置用のベッドに横になっていただき、点眼麻酔後、キープティアの溶液を0.1ml、涙点に注入します。固まるまで15分間、目をつむって待っていただきます。少しあふれた分は、15分後に綿棒でぬぐい取ります。処置後は、痛みや異物感もまったくありません。
従来の涙点プラグとの比較
従来の涙点プラグの欠点は、
1) シリコン性のプラグにより、挿入後に少し異物感を感じる場合がある
2) 自然脱落が多い
3) 涙小管内に肉芽形成がおこりプラグが押し出される場合がある
4) 非常に稀なケースですが、涙点プラグが涙小管内に迷入し、炎症を引き起こす場合があ
る
キープティアには、上記のような欠点はありません。
効果の持続時間は2~3ヶ月でなくなってしましますが、従来の涙点プラグに比べて、目によりやさしい治療といえるかもしれません。
シリコン性のプラグを涙点に挿入することに抵抗を感じるドライアイの方は一度、お試しされることをお勧めいたします。
治療相談をご希望の方は、当院にご来院ください。
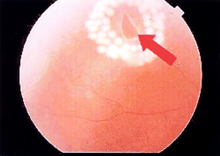
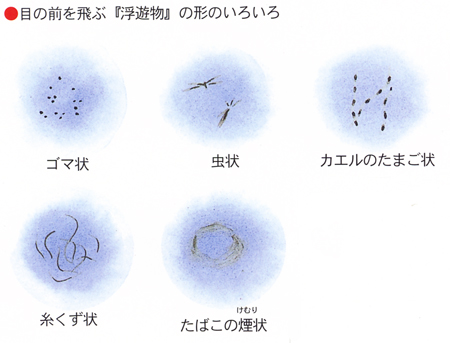
飛蚊症とは?
目の前に、虫や糸くずなどの「浮遊物」が飛んで見えることを医学的に飛蚊症と呼んでいます。
飛蚊症の症状の変化は、目の病気を知らせるサインです。
飛蚊症には、生まれつきのものや、加齢現象で起こる生理的なもののほかに、網膜に穴があく網膜裂孔や網膜が剥がれる網膜剥離などの目の病気で飛蚊症を自覚する場合もあります。網膜剥離になってしまった場合は入院して手術による治療が必要となり、手遅れになると失明してしまう場合があります。その前段階である網膜裂孔の場合は、その穴の周りにレーザーを照射して、網膜剥離を予防することが可能です。レーザー治療は入院の必要もなく、外来で5分程度の時間で行うことができます。ですから、飛蚊症を初めて自覚したときや、その症状が変化したときには、早期に眼科で検査を受けていただくことをお勧めいたします。早期発見、早期治療にて失明を防ぐことが可能です。
注意
検査をご希望の方は、瞳を目薬で広げる必要があります。検査が終わったあと4~5時間、ピントの合いにくい見え方になりますので車やバイクでのご来院は控えてください。
ドライアイが身近な病気であることをご存知でしょうか?
ドライアイは実は、とても一般的な病気です。
日本全国に約800万人
高齢者の74%
オフィスワーカーの3人に一人
目に疲れを感じている人の約86%
がドライアイ患者であると言われています。
残念ながらドライアイは現時点では、完治できないとされています。
ただ医師の指示通り治療し、またご自身で日常生活に気をつけたり、対処することで症状を緩和することができます。
以下が現時点で有効と考えられている治療法および対処法です。
参考にしていただけたら幸いです。
①ヒアルロン酸を含む点眼薬(ヒアレイン点)の点眼
ヒアルロン酸には粘りがあり、水分を保つ効果があります。単に水分を補うだけでなく、涙
や人工涙液の目薬を長く目の表面に保持します。
②人工涙液(ソフトサンティア点)の点眼
防腐剤が無添加で涙とほぼ同じ成分の目薬です。防腐剤が入っていないため一日何回
点眼してもらっても構いません。高度のドライの患者様の中には1時間に1~2回点眼され
ている方もおられるようです。
当院付設のケイエスコンタクトにて一本150円にて販売しています。
③眼軟膏の使用
高度のドライアイで目の表面に傷ができた時は、眼軟膏がお勧めです。
軟膏を入れることで目の表面を保護するのが目的ですが、日中に入れると使用後はかな
り見えづらくなります。就寝前の使用が基本となります。
④加湿器の使用
部屋の湿度を上げるだけでも楽になります。パソコンを使用する際は、顔に近いところに
置くのがお勧めです。
⑤十分な睡眠とストレスをためないこと
睡眠不足やストレスで涙の分泌量は減ると言われています。普段から十分な睡眠を心が
けて、できるだけストレスを溜めないようにしましょう!
⑥涙点プラグの挿入
点眼治療でも良くならない高度のドライアイの方には特にお勧めです。
目頭のところにある涙の出口である涙点にシリコン性の栓をして涙を目の表面に溜める
方法です。今まで何をしても目の状態が改善しなかった高度のドライアイの方は一度、
ご相談ください!!
ドライアイは実は、とても一般的な病気です。
日本全国に約800万人
高齢者の74%
オフィスワーカーの3人に一人
目に疲れを感じている人の約86%
がドライアイ患者であると言われています。
残念ながらドライアイは現時点では、完治できないとされています。
ただ医師の指示通り治療し、またご自身で日常生活に気をつけたり、対処することで症状を緩和することができます。
以下が現時点で有効と考えられている治療法および対処法です。
参考にしていただけたら幸いです。
①ヒアルロン酸を含む点眼薬(ヒアレイン点)の点眼
ヒアルロン酸には粘りがあり、水分を保つ効果があります。単に水分を補うだけでなく、涙
や人工涙液の目薬を長く目の表面に保持します。
②人工涙液(ソフトサンティア点)の点眼
防腐剤が無添加で涙とほぼ同じ成分の目薬です。防腐剤が入っていないため一日何回
点眼してもらっても構いません。高度のドライの患者様の中には1時間に1~2回点眼され
ている方もおられるようです。
当院付設のケイエスコンタクトにて一本150円にて販売しています。
③眼軟膏の使用
高度のドライアイで目の表面に傷ができた時は、眼軟膏がお勧めです。
軟膏を入れることで目の表面を保護するのが目的ですが、日中に入れると使用後はかな
り見えづらくなります。就寝前の使用が基本となります。
④加湿器の使用
部屋の湿度を上げるだけでも楽になります。パソコンを使用する際は、顔に近いところに
置くのがお勧めです。
⑤十分な睡眠とストレスをためないこと
睡眠不足やストレスで涙の分泌量は減ると言われています。普段から十分な睡眠を心が
けて、できるだけストレスを溜めないようにしましょう!
⑥涙点プラグの挿入
点眼治療でも良くならない高度のドライアイの方には特にお勧めです。
目頭のところにある涙の出口である涙点にシリコン性の栓をして涙を目の表面に溜める
方法です。今まで何をしても目の状態が改善しなかった高度のドライアイの方は一度、
ご相談ください!!

紫外線が強くなってくる季節です。
紫外線は目にも数々の悪影響を引き起こすことをご存じでしょうか?
海水浴で一度に大量の紫外線を浴びると黒目(角膜)に急性の障害を引き起こします。
また、慢性的に長年にわたり浴びていると、目の水晶体という部分が濁る白内障や、目の奥の中心部分が傷む加齢性黄斑変性症を引き起こします。
あまり知られていませんが、白目の組織(結膜)が異常に増殖し黒目(角膜)に侵入してくる翼状片という目の病気の原因にもなり、大きくなれば手術による切除が必要です。
1日で最も紫外線の強い午前10時から午後2時には、できるだけ日光をさけ外出時は帽子、紫外線カットのサングラスの着用がお勧めです。
曇りでも晴れの日の50~80%、雨でも20~30%の紫外線があり天気が悪くても紫外線対策は必要です。
みなさん、夏の紫外線にはくれぐれも御注意ください!!
注意
紫外線カット(UVカット)マークの入っていないサングラスを掛けると瞳孔が大きくなり、紫外線が余計に目の中に入りかえって目に悪影響をおよぼします。必ずUVカットマークの入ったサングラスを購入してください。

40歳以上の日本人のうち17人に一人は緑内障
岐阜県多治見市で実地された緑内障疫学調査の結果、そんな驚くべき実態が明らかになっています。
(2003年の日本緑内障学会にて発表)
緑内障は、視神経が障害され、視野が狭くなったり、部分的に見えなくなったりする病気です。
最終的には、失明にまでいたることもあります。
それにもかかわらず初期の段階では、自覚症状はほとんどありません。緑内障は推定、全国で200万人と言われていますが、実際に治療を受けているのは30万人程度と言われています。現時点では、残念ながら一度障害された視神経を元通り回復させることはできません。
しかし、早期発見し、医師の指示通りに治療を続ければ、視野障害の進行を出来る限り抑えることができます。
早期発見、早期治療が何より大切です。
40歳を過ぎたら緑内障検診を受けましょう!!

文部科学省が発表した学校保健統計調査によると、小学生の約3割、中学生の約半分が、裸眼視力1.0以下の近視だそうです。
ここ20年間で、近視は増え続けています。
近視になる原因は、遺伝的な要因と環境的な要因があります。
両親のどちらかが近視だと、子供さんも近視になる確率は若干高くなるようです。ただ、遺伝的な要因以上に、視力低下に影響を与えるのが環境的な要因です。
近視化する環境的な要因とは
20年前にはなかった、テレビゲーム、パソコン、携帯電話などが小中学生のまわりに氾濫し、長時間、近くばかり見ていることが近視を悪化させる環境的な要因と考えられています。近視にならないためには日常生活の改善が必要になってきます。
当院の方針
当院では学校検診で視力低下を指摘され来院された子供さんには、すぐには眼鏡処方せずに、一ヶ月間は点眼治療および望遠訓練(WOCという機械を使用します)で様子を見ます。特に小学校低学年の近視になりかけの調節痙攣(仮性近視)と言われる状態の時には効果があります。ただし固まってしまった近視で改善する見込みのない場合は、すぐに適切な度数の眼鏡を処方します。
一般的な眼鏡を掛けるかどうかの基準です。視力は両眼視力で判定します。
| 0.7以上 | 教室の席の一番後ろでも黒板の字が見えるので、メガネを掛ける必要がありません。 |
| 0.4~0.6 | 教室の席をできるだけ前にしてもらう必要があります。 本人が見にくさを訴えるようであればメガネが必要です。 |
| 0.3以下 | メガネは必ず必要です。 |
過矯正(度が強すぎる)の眼鏡の使用によって、近視が進みやすくなったり、眼精疲労の原因になったりすることがありますので、小中学生の眼鏡は必ず眼科で処方を受けるようにしてください。