重篤な疾患をできるだけ早くみつけて専門の病院に紹介するのも開業医の重要な役目だと思っています。ただ、病院ならどこでもいいかと言うとそういう訳ではなく、患者さまの病気に対して専門的な知識を持つ先生のいる病院に紹介するのがベストだと考えています。
私は、常日頃、自分の肉親や友人を紹介するならどこがいいかという観点から紹介先を選ぶようにしています。だから少しくらい遠くても行くことが可能なら紹介するようにしています。
白内障 阪南中央病院 府立呼吸器アレルギー医療センター
緑内障 福島アイクリニック
加齢性黄斑変性症 多根記念眼科病院 大阪市立大学付属病院眼科
神経眼科 近畿大学医学部堺病院
網膜硝子体疾患 阪南中央病院 多根記念眼科病院
黄斑円孔 阪南中央病院
黄斑前膜症 阪南中央病院
重症ぶどう膜炎 大阪厚生年金病院
斜視弱視 大阪市立大学医学部付属病院
もちろん、患者さまのご希望があれば他の病院でも紹介させていただきます。
私は、常日頃、自分の肉親や友人を紹介するならどこがいいかという観点から紹介先を選ぶようにしています。だから少しくらい遠くても行くことが可能なら紹介するようにしています。
白内障 阪南中央病院 府立呼吸器アレルギー医療センター
緑内障 福島アイクリニック
加齢性黄斑変性症 多根記念眼科病院 大阪市立大学付属病院眼科
神経眼科 近畿大学医学部堺病院
網膜硝子体疾患 阪南中央病院 多根記念眼科病院
黄斑円孔 阪南中央病院
黄斑前膜症 阪南中央病院
重症ぶどう膜炎 大阪厚生年金病院
斜視弱視 大阪市立大学医学部付属病院
もちろん、患者さまのご希望があれば他の病院でも紹介させていただきます。

「目の痒みに効く点鼻薬?点眼薬の書き間違いじゃないの??」と思われた方も多いと思いますが、書き間違いではありません。
アラミスト点鼻薬は点鼻薬でありながら、アレルギー性鼻炎に併発する眼症状(目の痒み、充血、流涙)に対して,海外臨床試験で改善効果が確認されています。アラミスト点鼻薬の成分フルチカゾンフランカルボン酸エステルが鼻腔内奥にある細胞内のステロイド受容体に作用して、眼―鼻反射の原因となるヒスタミンなどのケミカルメディエーターの遊離を鼻局所で抑制します。その結果として目の痒みが軽減されるのです。
もちろん点鼻薬ですので、アレルギー性鼻炎にも効果的で、持続時間も長く、一日一回の鼻腔内噴霧で済むために利便性も高いと思います。
当院でも処方可能ですので、目の痒みとアレルギー性鼻炎でお困りの方は、一度、試されてはいかがでしょうか?

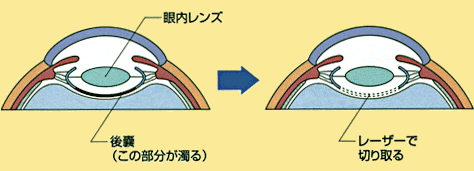
白内障の手術後、数ヶ月~数年して、また「目がかすむ」「まぶしくなる」などの症状がでることがあります。これは、ほとんどが「後発白内障」といわれるもので、手術の際に残しておいた水晶体の後嚢(レンズをつつんでいる袋の後ろの部分)が濁ってくるために起こります。
後発白内障は、再手術の必要はなく、外来でレーザー治療にて、簡単に濁りを取ることができます。当院では、最新のYAGレーザーという機械を使って治療を行っています。痛みもなく、3分程度で終わります。視力も翌朝には回復します。もし、白内障の手術を受けたにも関わらず、最近、かすみをきつく感じたり視力の低下を感じるようでしたら、後発白内障になっている可能性がありますので、一度、当院にて検診を受けてください。
後発白内障は、再手術の必要はなく、外来でレーザー治療にて、簡単に濁りを取ることができます。当院では、最新のYAGレーザーという機械を使って治療を行っています。痛みもなく、3分程度で終わります。視力も翌朝には回復します。もし、白内障の手術を受けたにも関わらず、最近、かすみをきつく感じたり視力の低下を感じるようでしたら、後発白内障になっている可能性がありますので、一度、当院にて検診を受けてください。

2011年春のスギの花粉飛散量は、今年に比べると近畿では5~10倍と予測されています。今年は夏の日照時間が長く、また猛暑であったためスギの発育が良かったためです。
そこでお勧めなのが、初期治療です。
花粉量がピークになり、花粉症が悪化してから治療を始めても、お薬は効きづらく、症状もなかなか改善しません。最近は、花粉が飛散する2週間前から薬物療法を始める初期治療という方法が推奨されています。
初期治療に以下のようなメリットがあります。
1.症状を軽くできる。
2.症状がみられる期間を短くできる。
3.お薬の使用を少なくできる。
4.ステロイド系の強いお薬を使用しないですむ。
来年の花粉量は、2月の上旬頃がピークになると言われていますので、遅くても1月の末頃から初期治療を始められるのがお勧めです。
当院では、ヒスタミンブロッカーの目薬や、コンタクトを使用している方のための一日2回点眼の目薬、防腐剤の入っていない目薬などを処方することが可能です。もちろん、ご希望の患者さまには、アレルギー性鼻炎用の内服薬や点鼻薬も処方させていただきます。毎年、花粉症に悩まされている方は、一度ご相談ください。
緑内障、白内障、網膜色素変性症、糖尿病網膜症、加齢性黄斑変性症、強度近視による網脈絡膜萎縮症などの疾患では、多くの場合、眩しさによる見えにくさを感じることが多いと言われています。

ほとんどの方は、まずサングラスを作ろうとします。
しかし、サングラスでは全体的な照度を落とすだけで、眩しさの原因となる短波長光(500nm以下の光)は完全にカットされずに残ってしまいます。それに対し遮光眼鏡は眩しさの原因となる短波長光だけを選択的にカットできるのが大きな特徴です。
そうすることで、照度をサングラスほど落とさず、眩しさ、グレア(散乱した光によるコントラストの低下)を抑え、コントラスト感度を上げることで見え方を改善します。
特に低視力の方には遮光眼鏡は有効です。視覚障害により身体障害者手帳を取得されている方は、遮光眼鏡購入時に、公的な補助も受けることが可能です。眩しさによる見えにくさでお困りの方は一度、当院にご相談ください。ぜひ遮光眼鏡を、もっと身近に感じてもらいたいと思います。
目をぶつけてしまった場合
目をぶつけてしまったら、まず目がいつもどおり見えているかを確認してください。そのあと、目を動かしてみて、痛みや複視(モノがだぶって見えること)がないかを確認します。もし見え方がいつもより悪くなっている場合は、角膜(黒目)に傷があったり、目の中で炎症を起こしていたり、眼底に異常が出ている可能性があります。また、目を動かしたときに痛みや複視があった場合は、、眼窩壁(眼球の周りの骨)に骨折が生じている可能性があります。このような時は、現場での応急措置で済ますだけでなく、すぐに眼科受診して精密検査を受けてください。
目に化学薬品が入ってしまった場合
すみやかに水道水の流水に直接、目を当てて洗い流してください。もしくは洗面器に水を張り目をつける方法でも構いません。特に、アルカリ性の薬品(塩素系漂白剤、カビ取り剤、セメント、石灰など)は、組織のタンパク質を溶解する力を持っていますので、すみやかな洗眼が行われなかった場合、あとに黒目が濁って視力低下や最悪、失明にいたるケースもあります。最低でも10分以上、流水で洗い流してください。充分に洗い流してから必ず眼科受診してください。
目に異物(ゴミ)が入ってしまった場合
まず、軽く水道水の水で洗い流してください。目の表面に付着した異物なら水と一緒に流れていきます。もし流れないようなら異物が目に刺さっている可能性があります。特にマブタの裏に異物が刺さっている場合はマバタキをするたびに角膜(黒目)に擦れて、角膜が傷だらけになってしまいます。清潔なガーゼか眼帯で目を覆って、すみやかに眼科受診してください。
目に鉄粉が入ってしまった場合
自分で取り除くのは困難ですので、気づいたらすぐに眼科受診してください。放置して時間が経つと、鉄さびが角膜(黒目)に浸潤(組織の奥の方まで入っていくこと)していきますので、鉄粉がとれたとしても角膜に混濁を残す場合があります。鉄粉が入って直ぐに除去すれば混濁を残すことはありません。
糖尿病はこれまで、血液検査で調べる血糖値(空腹時血糖、食後血糖値、随時血糖値など)で主に診断されていましたが、新しい診断基準では血糖値と HbA1cの両方で診断を行うようになりました。(今までの糖尿病診断基準では、HbA1cは補助的な位置づけでした。)
すなわち、新しい診断基準では、血糖値とHbA1cが両方とも糖尿病型の場合は、すぐに糖尿病と確定診断されます。いずれか一方だけが糖尿病型の場合は再検査となります。
また今まで使われてきたHbA1cの日本の値(JDS値)は国際的な値(NGSP値)より約0.4%低く出ることが判明し、2010年7月1日より日本でもNGSP値に統一されることになりました。ということで、糖尿病の診断基準もHbA1cは6.5%以上となります。(以前のJDS値では6.1%以上でした。)
ただ、現在、糖尿病で治療中の患者さんにとっては、HbA1cが0.4%上がるわけで、急に血糖コントロールが悪化したと誤解されてしまうこともありえますので、混乱を避けるために2012 年3月までは、JDS値とNGSP値が併記される予定です。いずれにせよ、患者さんにとっては測定方法が変わっただけで今までどおりの治療および血糖管理を続ければいいということになります。
HbA1c(ヘモグロビンエイワンシー):血液中で酸素を運ぶヘモグロビンとブドウ糖が結合した物質で、過去1~2ヶ月の平均血糖値を反映します。血糖値と違い直前の食事の影響を受けませんので、検査前だけ食事を抑えても、日頃の不摂生があれば高値となります。つまりごまかしがききません。
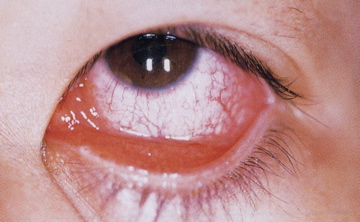
夏は「はやり目」の感染にご注意ください!
はやり目とはアデノウイルスが原因でおこる急性の結膜炎で、正式な病名を流行性角結膜炎と言います。感染力が非常に強いことで有名で、症状も、普通の結膜炎と違い、充血、マブタの腫れ、ゴロゴロ感、まぶしい感じなどがより強く現れます。症状がひどくなると、耳の前のリンパ節の腫れ、発熱などがおこることもあります。
【最近の日本に多いアデノウイルスの血清型】
●アデノウイルス 19a型
●アデノウイルス 53型
●アデノウイルス 54型
最近、日本で流行しているアデノウイルスの血清型が昔と変化してきていることが分かりました。一昔前は、はやり目を引き起こすアデノウイルスの血清型といえば8型、37型、19a型がほとんどでした。しかし、ここ数年の日本の調査では8型、37型は姿を消し、代わりに新型アデノウイルスとも言われる53型、54型が増えてきているようです。同じ血清型なら一度、感染すると免疫ができるので二度と感染はしませんが、違う血清型の場合は感染してしまいます。53型、54型に対して免疫を持っている人は少ないので、感染予防が大切です。
【治療】
アデノウイルスに効く有効な特効薬はありません。
眼科では、2次感染を予防する目的で抗菌点眼薬を処方したり炎症を抑える目的でステロイドの点眼薬を処方することがあります。ウイルスに対する抵抗力 をつけるため、休養や睡眠を充分にとって体力をつけることが一番の治療薬です。通常、2~3週間で自然治癒します。
【感染予防対策7箇条】
万が一、感染してしまった場合は以下のことを必ず守ってください。
◇目を触らないようにする。
◇手を石けんを使って流水でよく洗う。
◇休養をとって体力を落とさない。
◇人混みへは出かけない。
◇学校、幼稚園、保育園は医師の許可があるまで休む。(第3種学校伝染病に指定されています。)
◇プールには入らない。
◇タオル、ハンカチは家族のものと別にする。(洗濯物も別に!)
一般的に、近視の進行は、眼軸(眼球の長さ)が伸展することでおこります。
要するに眼の長さが横に長くなってくるのです。形態的な変化でおこる近視に対して、訓練や目薬は無効なことも理解できると思います。
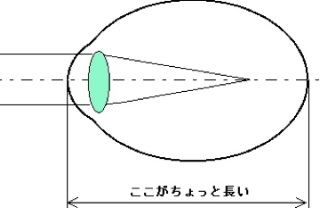
海外での近視進行の疫学的調査の結果、以下のことが明らかになっています。
(1)近視進行には、遺伝的因子が最も強力。(Jones LA,2007; Saw SM,2006)
両親とも近視の場合は8倍、片方の親が近視の場合は2倍、その子供さんは、両親とも近視ではない子供さんに対して、近視になりやすいという報告もあります。これは、やはり身長などと同じで近視になりやすい体質は遺伝するのかもしれません。

(2)都市部の方が、近視が進行しやすい。(IpKC,2008)
これは最後の(4)と関連するのかもしれません。
(3)近業は近視進行を加速させる。(Ip JM,2008; Saw SM,2006)
勉強や読書やゲームを1時間したら、10分くらいは遠くの景色を見て目を休ませましょう。

(4)戸外活動に費やす時間は、近業の程度によらず、強力な近視抑制効果を示す。(Rose K, 2008; Dirani M, 2009)
まだ、仮説の段階ですが、戸外活動との関連性については、強力な野外の光線によって、ドーパミンが分泌され、これが眼軸長の伸展を抑制していると説明されています。
面白いのは(4)で、戸外活動が多い方は、近業作業が多くても近視が進みにくいとう報告です。子供のうちは、しっかり勉強して、しっかり外で遊ぶというのは近視進行の予防になるのかもしれません。
緑内障の治療で一番、大切なことは眼圧を下げることです。
眼圧を1mmHg下げるだけで視野障害進行のリスクが10%下がるとさえ言われています。
今までは、まず一剤目の緑内障の点眼で充分下がらない時は、2剤目、3剤目と追加していきました。
ただ、点眼薬が増えると点眼回数も多くなり、忙しい時などは、患者さまもついつい点眼するのを忘れてしまったり、一回抜けてしまったりしたことが多かったようです。
緑内障の点眼は、毎日、欠かさずに続けていただくことが重要です。
緑内障の合剤の点眼薬では、点眼回数が減りますので、患者さまの毎日の負担も軽減されることになります。海外ではもうすでに販売されていたのですが、ついに日本でも緑内障の合剤の点眼薬が認可され販売されるようになりました。
以下が主な販売予定の緑内障の合剤の目薬です。
■ザラカム点眼液=キサラタン点眼液+0.5%チモプトール点眼液
■デュオトラバ点眼液=トラバタンズ点眼液+0.5%チモプトール点眼液
■コソプト点眼液=トルソプト点眼液+0.5%チモプトール点眼液
例えば、1日にキサラタン点眼薬1回、0.5%チモプトール点眼薬2回の合計3回点眼していた患者さまは、ザラカム点眼液なら1日1回の点眼ですみます。コソプト点眼液の場合は1日に合計5回点眼が2回ですむことになります。点眼回数が減ることにより、患者さまも毎日、欠かさず点眼していただけるのではないかと我々眼科医も期待しています。